Molti di voi non ne avranno mai nemmeno sentito parlare, eppure il pemfigo anche se rimane una malattia rara colpisce numero considerevole di persone. Si tratta in sostanza di dermatosi, affezioni cutanee che colpiscono la cute ma in alcuni casi anche le mucose, provocando il distacco delle cellule epidermiche che compongono l’epitelio stratificato. E si presenta (ma poi lo andremo ad analizzare più a fondo, con una serie di bolle che compaiono sulle pelle. Tratandosi i una malattia autoimmune, il rischio estremo è quello della morte.
Cos’è e come si manifesta
Fino a qualche anno fa, quando gli studi del settore non erano ancora così approfonditi, la parola pemfigo veniva applicata ad ogni malattia che comportasse lesioni della pelle e delle mucose con la comparsa di bolle sulla pelle e nelle mucose,
La ricerca ha portato alla scoperta di questa ‘alterazione dei meccanismi di adesione cellulare dell’epidermide dovuta in gran parte alla presenza di autoanticorpi specifici che aggrediscono una componente dei desmosomi, ossia le giunzioni fra le varie cellule all’interno dei tessuti che permettono ai gruppi di queste di funzionare come unità strutturate.
Questi autoanticorpi entrano in reazione con alcune proteine presenti sui desmosomi dei cheratinociti, cioè le cellule più abbondanti nell’epidermide provocando come reazione finale il tipico rigonfiamento delle bolle, ma senza siero all’interno.
Una malattia che può colpire a qualsiasi età anche se normalmente si presenta in soggetti dai 50 anni in su o soggetti anziani (molto più rara è invece nei bambini), può essere sia diffusa in tutto il corpo oppure solo in alcune zone e ha due forme principali: il pemfigo volgare è più profondo e in questo caso le cellule dell’epidermide si distaccano nello strato spinoso oppure il pemfigo foliaceo nel quale il distacco delle cellule avviene a livello dello strato granuloso, quindi a livello più superficiale.
Si tratta in ogni caso di una malattia grave e potenzialmente mortale, ma se scoperta in tempo e quindi curata con terapie efficaci (le stesse per capirci che si utilizzano nelle ustioni) comporta una guarigione quasi certa.
Pemfigo sintomi e diagnosi
Sono numerosi li agenti che possono scatenare la comparsa del pemfigo, anche se non tutti sono così evidenti. La ricerca scientifica ha stabilito che la sua comparsa dipende da fattori genetici e quindi da una naturale predisposizione alla malattia (soprattutto in alcuni gruppi etnici del Sud Mediterraneo), ma anche fattori eterogenei presenti nell’ambiente.
In alcuni casi più rari invece questa malattia è associata all’effetto collaterale di alcuni farmaci come gli ACE-Inibitori utilizzati come terapia dell’ipertensione arteriosa, del post infarto del miocardio e dell‘insufficienza cardiaca cronica o ancora la penicillina. Inoltre possono interagire anche antireumatici e antinfiammatori non steroidei, antibiotici e betabloccanti.
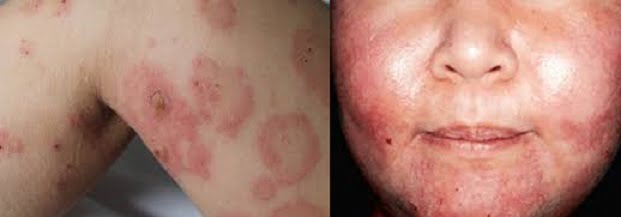
Ma come si presentano le lesioni del pemfigo? Anzitutto non è necessario che prima della loro comparsa sulla pelle si manifesti un fenomeno infiammatorio mentre in genere le bolle tipiche di questa malattia compaiono inizialmente a livello delle mucose (in genere quelle orali), oppure possono interessare il cuoio capelluto, il viso, il tronco, la regione inguinale o gli incavi delle ascelle
Quando le bolle si rompono provocano dolorosi eritemi che si ricoprono di croste e possono diventare lesioni croniche per le quali si rischia anche l’infezione. E tutto questo provoca nel malate inappetenza, accentuata dall’impossibilità di alimentarsi regolarmente per colpa delle lesioni al cavo orale
In generale il pemfigo non è immediatamente facile da diagnosticare essendo una malattia rara. La sua diagnosi è accertabile in base ai reperti istopatologici sulle lesioni e attraverso tecniche do immunofluorescenza sul siero o sulla cute dei pazienti che mettono in evidenza la presenza di autoanticorpi diretti contro le membrane cheratinocitarie. Inoltre sono necessari esami del sangue di conferma.
immunofluorescenza
In particolare l’immunofluorescenza è una tecnica di laboratorio nella quale si utilizzano sieri immuni anti-immunoglobuline che vengono marcati con sostanze fluorescenti studiate per l’individuazione con speciali microscopi a sorgenti UV. Con l’immunofluorescenza diretta si effettua una biopsia a livello della cute perilesionale o delle mucose e si mette a contatto con un siero marcato con anti-immonoglobine: se sono presenti autoanticorpi, verranno rivelati dalla persistenza della fluorescenza dopo il processo chimico.
Invece l’immunofluorescenza indiretta utilizza substrato noto, come la cute umana o l’esofago di scimmia mettendolo a contatto con il siero del paziente. In seguito si aggiungono anticorpi anti-immunoglobuline umani marcati con una sostanza fluorescente. Se il siero del paziente contiene gli autoanticorpi, la loro presenza verrà rivelata dalla persistenza della fluorescenza dopo il processo chimico.
Più di recente negli esami per diagnosticare il pemfigo è stato anche introdotto il test ELISA, utilizzato anche per rilevare l’HIV che assicura la rilevazione di agenti patogeni all’interno di un campione biologico.
In ogni caso, se compaiono lesioni persistenti che durano più di una settimana e non possono essere spiegate con altre cause più comuni, come le bolle, le lesioni della pelle, dolori muscolari o alle articolazioni, brividi e febbre, il paziente dovrà consultare il suo medico curante e prevedere quindi una visita specifica.
Cure e trattamenti
Il principale obiettivo delle cure al pemfugo è quello di diminuire la formazione di bolle, quindi prevenire le infezioni e portare ad una progressiva guarigione delle lesioni alla pelle.
Quindi il trattamento più utilizzato prevede la somministrazione di derivati steroidei del cortisone per via orale a cominciare dal prednisone, in dosi spesso massicce.
Questi farmaci vengono associati ai farmaci immunosoppressori che permettono una migliore gestione della condizione e soprattutto consentono un minore dosaggio di corticosteroidi. Attenzione però agli effetti collaterali e al sovradosaggio. Se il paziente, dopo un anno di cure terapeutico, non manifesta peggioramento della condizione, il suo medico potrà sospendere il trattamento d’urto tenendolo comunque sotto sorveglianza.
Ma come si somministrano questi farmaci? I corticosteroidi orali prevede una prima fase per via endovenosa e la successiva stabilizzazione con l’assunzione orale con progressiva riduzione del dosaggio. E questa terapia ha una durata che va da 6 a12 mesi.
Più blanda è invece la terapia esterna che prevede l’applicazione di spray, creme e paste adesive a base di cortisone per lenire il dolore, la detersione e disinfezione con soluzioni antisettiche per favorire la guarigione localizzata, l’uso di alcuni collutori contenenti un anestetico che possono aiutare a ridurre il dolore lieve o moderato (soprattutto nelle ulcere alla mucosa orale), creme o pomate per favorire l’essiccazione delle lesioni.
Pemfigo terapie
Nel caso però le classiche terapie non funzionino a dovere, il medico potrà optare per una plasmaferesi periodica che comporta rimuovere dal plasma del paziente le immunoglobine caratteristiche della malattia attraverso tecniche di separazione. Il plasma viene quindi reimmesso nel paziente,dopo essere stato rinforzato con soluzioni di albumina umana e gamma globuline. La plasmaferesi può essere associata ad un farmaco immunosoppressivo.
I pazienti comunque dovranno limitare attività che possono comportare traumi per la pelle e le mucose. Quindi evitare casi in cui la pelle può essere toccata od urtata, come succede negli sport di contatto, utilizzare la polvere di talco per prevenire le piaghe che trasudano e quindi possono aderire a lenzuola e vestiti, ridurre al minimo l’esposizione al sole, evitare cibi acidi o piccanti che possono irritare la mucosa orale, assumere integratori di calcio e vitamina D.



































